路易 · 巴斯德是公认的微生物学和免疫学之父,但他对感染预防和控制的构想少有人知,这一构想其实早已成为当代感染控制、公共卫生和现代医学及外科手术的基础。本文回顾巴斯德在感染预防和控制领域的先驱性工作,对当前感染防控程序及技术革新的进展和挑战进行评述。巴斯德提出了许多富有远见的构想:医院是微生物的储存宿主和传播的放大器、手术中的无菌技术、公共卫生教育、跨学科工作以及卫生服务系统与患者的保护。全球各地的案例让我们深思未来感染预防和控制领域的革新、技术采用、规模扩大和可持续利用。
17世纪的欧洲,医院里往往安置穷人和许多罹患不治之症的病人,巨大的院舍里满是老人、儿童,也有健康人。面对迫切需要改善的环境,院方从建筑结构入手改善空气质量,但那里的传染病依旧盛行,所谓“医院腐坏病”继续造成死亡。那时的医生、护士和科学家为改变这一状况作出了很大贡献。伊格纳兹? · ?塞麦尔维斯(Ignaz Semmelweis)提倡手卫生,罗伯特 · 科赫(Robert Koch)发现微生物和感染间存在因果关系,恩斯特 · 冯 · 贝格曼(Ernst von Bergmann)和约瑟夫 · 李斯特(Joseph Lister)提出外科手术的无菌技术,弗洛伦斯 · 南丁格尔(Florence Nightingale)在护理中实践革新理念,以及路易 · 巴斯德(Louis Pasteur)以实证反对“自然发生说”,尤其是否定了当时的瘴气学说,确立了可能的感染理论。
在巴斯德所处的时代,感染预防和控制(IPC)的相关知识加速发展,许多如今安全卫生保健的关键操作规范也在那时有了雏形。巴斯德尽管是化学家,却对现代IPC、公共卫生和现代医学作出了关键性贡献。巴斯德从他非医学背景的视角,利用实践进行革新学习,为医学和卫生保健系统提供了全新方法。由于巴斯德科学家而非医生的身份,医学界并不会轻易接纳他的观点。在巴斯德被选为法国国家医学学会成员后,他才受邀首次访问了医院。那时,巴斯德立刻领悟到卫生保健设施中最大的IPC挑战来自不断进步的医学知识和手术技术。巴斯德在抗击微生物方面有着近乎狂热的激情,这种激情同样适用于如今全球面对的严峻微生物耐药形势。巴斯德观察发现医疗工作者忽视了微生物的存在。如果巴斯德没有发展并实践IPC方法,20世纪末医疗和手术技术的巨大进步只是空谈。IPC在过去两个世纪持续进步、不断发展,但卫生保健相关感染(HAI)依旧是严重的全球负担。在低收入国家中,HAI的发生率预估达到了15.5人/100位患者,远高于欧洲(6.5%)和美国(3.2%)。2017年,欧洲疾病预防和控制中心统计发现,在欧盟或欧洲经济区国家中,每年约有890万例HAI发生于急诊医院和长期护理设施。HAI导致每年增加1 600万的住院天数,直接带来70亿欧元的医疗支出,造成近10万起死亡和每年每10万人中501个伤残者预期寿命降低。预防HAI能够减少使用抗菌药物,缓解卫生保健系统中微生物耐药性的负担。
卫生保健革新指发展能够提升医疗质量、效果和效率的新程序、政策、产品和项目。巴斯德推动进行的革新影响了经济、健康科学以及一系列产业。其中的多学科方法涉及(微)生物学、农学、医学、卫生学和工程学,这意味着他的发现和创新在推进医疗和卫生产业的同时,也推动了产业间的学习,使法国啤酒、葡萄酒、农耕和丝绸制造得到进步。IPC的价值对政策制定者而言在于公共卫生和经济效益,对公众和患者而言在于患者成为医疗的中心,对直接使用者(医学专家和卫生保健组织)而言在于科学性和适用性,对革新者本人而言则在于收获了资助。在全球水平上来看,其价值更是符合可持续发展目标(SDGs),涉及医疗外产业投入的可持续性和绿色议程。
本文为纪念巴斯德200年诞辰而作,列举巴斯德的构想并归纳他在IPC领域做出的6个关键先驱性工作,探讨在我们进一步革新以预防HAI时,为何需要重温这些观点。
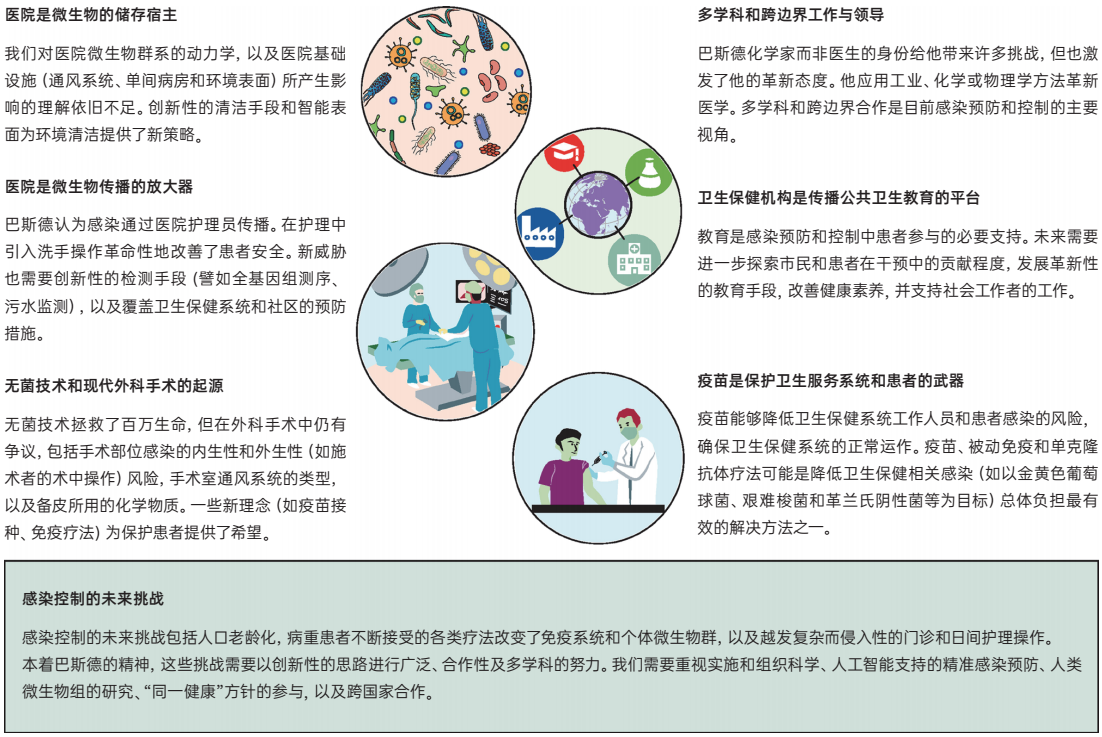
医院是微生物的储存宿主
巴斯德证明了微生物无处不在:在水中、空气中、物体上,也在皮肤上,而其中部分微生物会造成疾病(图1)。巴斯德在1862年发表观点:“大气中的灰尘包括了能够发育和繁殖的微生物”以及“最腐坏的液体在加热后也会保持恒定,如果它与空气隔绝,便不再接触这些微生物”。巴斯德由此提出假设,并证实了病菌可能由被污染的环境传播。
图1 路易·巴斯德在感染预防和控制领域的构想和遗产
医院环境表面与工作人员及患者携带的微生物群系之间存在复杂的交互关系。不同的微生物生态位和抗生素耐药基因共存,其特征是形成生物膜和人-微生物群系-被感染环境的交互作用。举例来说,当入住的病房的前一个病人被特定病原体感染或定植,就有风险造成院内感染。在一个干燥的非生物表面上:金黄色葡萄球菌,包括耐甲氧西林金黄色葡萄球菌(MRSA)能够存活7个月之久;艰难梭菌的芽孢能够存活长达5个月;肠球菌,包括万古霉素耐药菌株能够存活5天至4个月;不动杆菌能够存活3天至5个月;而铜绿假单胞菌能够存活6小时至16个月。下水道落水管则是多重耐药微生物(MDRO)的主要蓄积处,与患者感染具有直接关联。患者会在住院的最初几天获得入住病房内的微生物群,而在之后的住院期间则将自己的微生物群传播给病房。为了预防HAI发生,我们需要加深对医院微生物群系的特征和动力学的理解,进行可行的系统考察,对感染的预防方法展开研究。
医院的基础建设和结构同样影响HAI的发生率。而这方面存在许多争论,例如单间病房设计能否减少MDRO交叉感染。医院建筑内的温度、湿度和室内通风系统能够影响各类传染性微生物,尤其是呼吸道病原体。尽管证据表明不同的条件会影响感染率,但我们仍不清楚医院各空间中这些指标的最佳范围。通过模拟手段能够将多重环境指标纳入考量,对不同设计和建筑方案的效能进行建模,优化通风策略。
传统的环境消毒杀菌方法在净化环境方面的有效性可谓是臭名昭著。医院环境消毒相当复杂,高度依赖消毒产品、使用方式、设备、人员配备和培训,以及环境表面和污染程度。实施科学能够为这一复杂的过程提供新思路,利用相关方法和策略在组织层面上找到最有效的方式。革新性的技术,譬如消毒剂、蒸汽、自动化分散系统,以及抗微生物表面为环境卫生提供了新策略。其中抗微生物表面的应用为时尚早,需要更多研究证据支持它能够减少HAI的发生,其成本效益分析也是关键,包括设施的资源、耐久度、可能的毒性、耐药性、致敏成分、需覆盖的表面,以及自清洁表面对减少手部污染的相对贡献。
医院是微生物的传播放大器
在巴斯德证实微生物能够“感染”果汁后,人们开始广泛接受许多疾病由特定微生物造成。在那个时期(1875年),巴黎产科医院刚发生了64起因分娩热导致的死亡病例,巴斯德强烈怀疑感染由医生和护理人员传播而起。尽管巴斯德并未指明产科医生的手传播了这一疾病,他的言外之意是外科医生和助产士的手、器械以及衣装会造成细菌从患病女性传播至健康女性。
巴斯德等人(包括塞麦尔维斯和南丁格尔)引入了目前IPC概念中的标准预防措施和隔离(接触预防措施)以减少医院内的交叉感染。应用手卫生是巴斯德时代在预防HAI上的重大思维转变。巴斯德本人被描述为手卫生的狂热爱好者,几乎强迫性地担忧手与手和手与环境之间接触带来的风险。如今我们知道卫生保健工作者的手部在照料病患时会日渐增加共生菌群及潜在的病原体。但在巴斯德后的两个世纪内,鲜有数据证实何种病患照料行为会导致患者菌群传播至医务工作者。第二次重大转变发生于21世纪初,洗手方法从肥皂和清水变为了含酒精的手部消毒凝胶。含酒精的手部消毒凝胶大大提升了护理时的效率和可得性,同时相对于肥皂和水对皮肤相容性更好,因此被视为革命性的转变。这一转变使医务工作者遵守规范的比例从48%提升到了66%,同时HAI发生率有所降低,MRSA的传播也有所减少。由于世界卫生组织(WHO)的投入和高水平的国际参与,是否遵守手卫生规范已经成了全球卫生系统中患者安全和医疗质量的关键指标之一。一些国家可能无法购买或买不起商业生产的手部凝胶,那么根据WHO推荐的配方在当地生产含酒精的手部消毒凝胶则是一种低成本的选择。尽管手卫生方面已取得了长足的进步,但仍然需要在相关基础建设和医疗行为上有革新性的方案。实施标准预防需要足够的基础设施,包括充足的用水、环境卫生和个人卫生(WASH)设施。在非洲国家,多数情况下WASH设施并不充足(比如,非洲58%的卫生机构拥有经保护的水源,而22%的卫生保健机构并无环境卫生服务),因而体现出一个重要的问题:无法持续阻断感染的传播。我们可以看出,无论是否有传染病暴发,IPC和WASH在卫生保健机构中都是相互补充的干预措施。
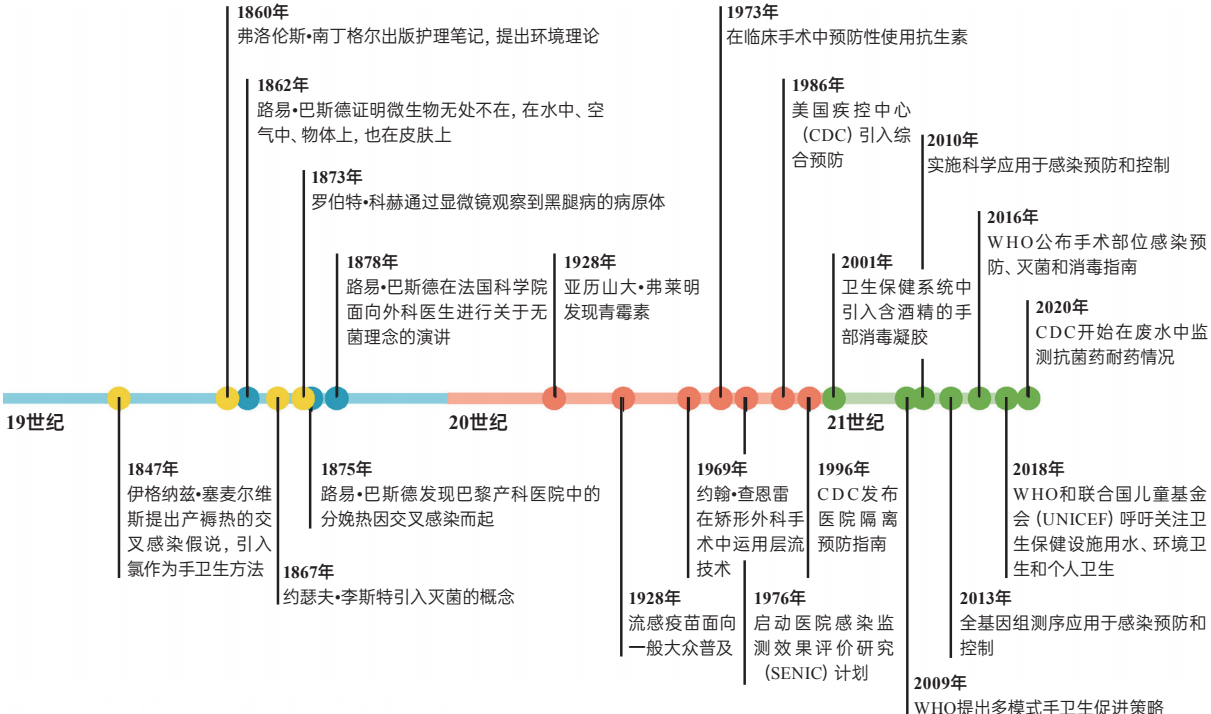
图2 IPC革新事件时间线:与巴斯德的构想息息相关
除了加强手卫生外,监视筛选以鉴别存在被病原体定植的患者,以及接触隔离措施(单间病房、防护手套和隔离衣)能够减少皮肤微生物(如MRSA)的传播。至2000年代末,这种方法也受到了挑战,各类新发病原体在全球传播,如多重耐药肠杆菌(MDR-E)在医院、护理人员自家和社区中传播。如果去传染病流行区域旅行,也经常会短期感染MDR-E(中位数为30天)。此外,家庭共携带MDR-E也较为常见,提示家庭内传播也是一种途径。在非洲国家,预估有17%的怀孕和产后女性(社区中22%,医疗机构中14%)被产超广谱β-内酰胺酶肠杆菌定植。卫生保健网络病人转诊系统中保健机构的联结程度则与MDRO的发生率具有关联性,提示在地区层面上进行协同控制措施相当重要。一家医院在IPC方面的失败结果会通过共有的病人影响整个医院网络。不足的协同控制措施需要在各级进一步加强。由于传染病学涉及面广,在卫生保健设施中监测MDRO也并非易事。一些新方法对卫生保健设施的废水进行微生物学分析,提供了一种准确鉴定和描述抗菌药耐药微生物流行病学的可行手段。全基因组测序则能够鉴定病原体种类的异质性,发现在医院中传播和保留得更久的亚种。全基因组测序也发现从社区中传播而来的病原体可能占主导地位。在医院中使用实时全基因组测序则能够让IPC团队发现病原体的传播并找出干预手段,提供监测和感染控制的基础。
无菌技术和现代外科手术的起源
1878年,巴斯德在法国科学院对外科医生进行了一次演讲:“我深刻意识到暴露于微生物病原体的危险性,如果我有幸成为一名外科医生……我只会用非常干净的器械,这之前要用最仔细的方法清洗我的双手……我只会用经过130℃到150℃热空气处理过的手术线、布条和海绵,手术用的水也必须经过110℃到120℃的处理……”
巴斯德的同代人,英国外科医生约瑟夫 · 李斯特明白腐败的机制同巴斯德描述的发酵相同。李斯特引入了一种抗菌法,将苯酚喷洒在手术台周围,希望在微生物接触到患者伤口前杀死它们。李斯特通过这一革新手段将住院死亡率从40%降低至15%。巴斯德则进一步发展了无菌概念,探寻阻止微生物进入患者伤口的方法。巴斯德告诫外科医生和产科医生洗手、加热消毒手术器械,并对手术用品和衣装进行消毒。
预防手术部位感染需要在皮肤上进行灭菌消毒,一些情况下甚至需要局部应用抗生素以去除定植微生物。但术前消毒操作仍有争议,争议点主要在于手术部位消毒剂的成分(使用聚维碘酮还是氯己定),以及是否要去除定植的金黄色葡萄球菌(譬如说,该操作在矫形手术中的成本效益如何)。目前仍不清除这些操作各自的有效性,以及是否可能造成一些附带损害,如细菌耐药性、超敏反应和抗生素耐药联合选择。解决方法可能是利用其他新型物质,或是其他方式(如疫苗或免疫疗法)减少副作用。
1883年,法国外科医生奥古塔夫 · 特里仑(Octave Terrillon)依照巴斯德的构想,通过煮沸法或干燥高温的高压灭菌器对手术器械和衣物进行消毒。对手术器械和医疗设备进行灭菌和消毒成为预防HAI的关键措施。但许多场景中灭菌和消毒依旧不充分。不恰当地多次使用一次性医疗设备和用品也相当常见,有时这些设备的清洁不充分,去污程序也没有得到标准化。消毒和灭菌程序相当复杂,需要特定设施和设备,采用特定的步骤,包括设备用品的收集和接受、处理、储存,以及在设施中进行分配。其中最重要的是质量控制程序,用以评估设备的功能是否正常。基于太阳热能的革新性灭菌法具有可持续且绿色能源的附加优势,为保证这些医疗设备的有效性提供了广泛的解决方法。
手术部位感染是导致HAI的全球性原因。手术时能够在空气中发现工作人员的共生菌株,在空气和切口中同样能够发现相一致的金黄色葡萄球菌菌株。但没有证据显示手术室中工作人员导致的空气污染和手术部位感染有关。近期一些案例证明手术室中的医疗设备(如制热制冷设备或风控制热系统)可能是微生物的储存宿主,可能破坏手术中的无菌环境。高收入国家中的大部分手术室都配备通风系统以过滤空气并形成正压环境,但目前相关证据以及层流气流系统与传统通风系统之间的成本效益比仍有争议。如何应对这类问题在方法学上极为复杂(如清洁手术中手术部位感染较少,其中涉及许多复杂因素),需要革新性的方法,如从航空产业中获取灵感。除了手术部位感染预防的技术性方面外,术中操作的影响仍亟待探索。研究表明手术室中的工作人员的不断移动(走动和开门等行为)会在多方面影响患者的安全:(1)增加空气微生物污染,(2)干扰通风效能,以及(3)分散手术团队的注意力。通过监视系统和社会科学的革新方法或许能够改善这方面的问题。
手术伤口通常由敷料覆盖以隔断伤口和外界环境。一些新型敷料,如负压治疗辅料、含银敷料,或抗菌敷料可能是预防手术部位感染并减少死亡率的有效方法。但这类辅料的效果相比传统敷料,或者不使用敷料如何,研究证据仍然不足。伤口敷料的革新需要根据临床的实际需要展开,基于对伤口愈合过程以及创面床准备的理解,根据特定的伤口开发成本效益比高的理想敷料,甚至包含评估伤口愈合程度感受器的智能敷料。临床医生需要和物理学、材料科学、纳米工程以及干细胞生物学方面的科学家合作,开发物理、化学及抗微生物屏障,同时能够运送生长因子和细胞的敷料。
多学科和跨边界合作与领导
巴斯德的多学科研究方法让工程学、化学和医学相结合,促进了IPC领域的重要革新。我们在当代仍然能够看见这种多学科合作,如医院环境表面基础建设和手术器械开发,还有通过先进的建模手段帮助医院分析患者流向,以及相对常见的有患者在医疗系统中就诊记录的追踪系统。近期的一个跨行业转化案例是借鉴航空业开发外科手术安全清单。但仅仅一张清单并不能有效改善医疗质量和结果,这种工具跨边界转化到医疗行业还需要考虑到机构和系统安全文化中的人为因素。实施IPC行为的多模式策略需要能够适用于各个组织和系统。WHO促进手卫生操作的多模式实施策略带来了IPC实践的系统改变、训练和教育、监控和反馈,以及工作场所的提示和沟通,加强了安全文化。社会科学领域的知识能够帮助我们更好地认识社会规范和行为在良好的感染预防控制中的作用。此外,利用效用理论和规范在机构层面改变行为也在一些国家级策略中成为附加的学科方法。该类策略效能的研究证据需要系统性评估。
过去十年来,有关感染控制创新发展和实施的科研文章大多发表于临床和感染控制领域期刊,极少被主流卫生管理和社会科学期刊接收发表。但这类文章正加强对其他临床和多学科工作者的覆盖程度。这类研究学习的对象仍然是偏向于高收入配置的。而“革新”一词严格来看如果仅用于描述单一的科技创新有些夸大,更应该用于系统或转型层面的改变。然而有一些值得注意的案例表明,系统水平的革新可以体现在新技术和新程序中,而革新也可以发生在实施和扩大具有充分证据基础的干预中。
巴斯德的构想:卫生保健机构是传播公共卫生教育的平台
巴斯德说:“医院必须成为公共个人卫生教育的场所,而能够去往诊疗所真正看见病患的社会工作者和护士也需要参与其中。”
IPC临床和技术的复杂性,以及对专业性和不同职业范围的需求正不断增加,需要紧密的学科间合作。IPC从业者为了协助进行这种合作需要提升教育能力,而个人专业知识也得到认可,反映了决策的共同领域。技术的进步,如虚拟现实和模拟技术,以及基于艺术的教育方法创新,能够辅助专业人士的共同教育体验。
患者和居民IPC干预的教育和自我效能也逐渐受到关注,这意味着患者作为同等地位的成员具有重要的作用,这不仅是在社区中作为卫生保健干预的参与者,在医院中也同样重要。尽管患者能够、也希望成为IPC干预的重要成员,但还需要进一步研究这一参与者的文化和背景敏感性,避免不公正利用的风险。
教育无疑是IPC中患者参与的重要支持。但这一领域的教育目标并不仅仅是知识上的鸿沟,也包括起到决定性因素的健康素养不足(如何利用信息做出卫生服务相关的决策)。若非如此,就难以应对感染相关的错误和虚假信息,无论是新发病原体的起源还是有效的治疗方法。巴斯德所提倡的医院作为公众感染相关教育的中心,如今已经成为应对社交媒体平台及证据误用带来挑战的解决方向。
无论如何,巴斯德分配卫生组织作为患者教育的关键角色,这与我们的看法相一致:医院是所服务社区的支柱、是促进社区生活和工作条件的社会和经济引擎,也是卫生促进事业的中心。在一些模型中,医院和其他初级和二级卫生服务机构与当地政府一同合作,采取有效而全面的政策,应对感染的复杂起因和结果。
我们需要关注易感人群和个体(国家内和国家间)未被满足的需求,这一点相当重要,因为临床、社会经济、商业和政治等感染的决定性因素都参与其中。阻止感染威胁出现和再度出现的干预手段,以及采用最佳的IPC方法,都获益于社会行为,包括提升社会凝聚力、实现更平等的使用权,以及降低结果的不公正。
疫苗是保护卫生服务系统和患者的武器
巴斯德发现疫苗对卫生保健服务产生了正面的间接影响。卫生保健工作者进行疫苗接种可以阻止疾病传染到工作者和病人,保证卫生保健系统的运行。举例来说,美国的数据显示COVID-19的发生率在疫苗接种前后相比,在65至74岁的群体中降低了53%(95%置信区间为50至55),而75岁以上的人群降低了62%(95%置信区间为59至64)。在急诊病例数中也有相似的结果:在75岁以上群体中下降了77%,保障了卫生保健系统的救治能力。第二点在于,长期认为卫生保健工作者因职业暴露获得感染性疾病的风险很高,但这能够通过疫苗接种进行预防。流感、麻疹、肝炎和百日咳等HAI强调了卫生保健工作者接受免疫接种的重要性。出勤主义,即生病时也坚持出勤工作在卫生保健工作者中很常见,即便在高风险环境中也如此,但这也威胁到了患者和同事。流感是冬季卫生保健工作者缺勤的主要原因,而这时也是卫生保健服务需求的高峰。成本效益分析显示向员工提供流感疫苗的项目,能够减少员工因流感产生的缺席、出勤主义和医疗照顾相关花费,经济效益更佳。尽管长期以来推荐卫生保健工作者进行流感疫苗接种,但在大部分国家中接种情况并不理想。卫生保健工作者中存在对疫苗的犹豫态度,接纳免疫接种依旧有困难。职业卫生服务在卫生保健工作者的疫苗接种中起到重要作用,要尤其重视这类资源的配置和参与。强制疫苗接种不是一个新概念,可靠证据显示在卫生保健工作者中,除了强制疫苗接种外并无一种单一的干预措施能够获得高(大于90%)而持久的流感疫苗接种率。
疫苗、被动免疫和单克隆抗体疗法技术的进步,或许是减少HAI整体负担最有希望的手段。免疫学方法已经研究超过十年。但HAI疫苗的开发被多方因素阻碍,譬如风险患者的免疫反应情况以及一些内生形式的目标病原体,如金黄色葡萄球菌。HAI涉及的多数病原体并没有疫苗,开发金黄色葡萄球菌或革兰氏阴性菌的有效疫苗仍旧是个挑战。对于艰难梭菌,获取有效的预防性疫苗似乎指日可待。大量中后期临床试验的结果将会证实其效能、花费和耐受性。接下来的挑战便是患者和医生对于这类新疫苗的接受度。而基于抗体的疗法尽管临床证据仍不足,却在急性病治疗中提供了抗生素外的一种病原体特异的潜在治疗选择。
IPC的创新广泛应用于卫生系统
巴斯德的发现之一是医院以及其他卫生保健机构本身是感染的主要来源,威胁着患者的安全,为了应对这种威胁,减少住院时间,或让患者不住院是有效的应对策略。我们要看到卫生系统层面的转型:日间手术进步和医疗服务下沉,以及虚拟病房的发展。我们能够从中国的社会保健中获得启示,中国已经大规模实行家庭虚拟护理病房。在低收入配置下,基础建设很可能需要数年才能够完成建设,但实验室信息管理系统的革新实际上可能替代了一些高收入配置下整合信息所做的工作。在中低收入国家尤为实用的是感染诊断和控制方面的决策支持、机器学习和人工智能的进步。将创新视为加强卫生系统的方式,就能够满足社会、经济和公共卫生价值的主张。但若要产生持续性的影响,任何学习项目都需要广泛的公众参与,才能够产生足够的基于患者的数据,我们在COVID-19大流行时期看到了许多范例,譬如英国佐伊(Zoe)公司开发的移动端应用软件,以及印度的“健康桥梁”应用软件。
感染控制的未来挑战
卫生保健系统目前面对着老龄人口增加,现代医院患者疾病严重性增加,且伴有各类并发症,以及各类疗法改变免疫系统和个体微生物群。门诊以及日间护理操作同样越发复杂而具有侵入性。传统卫生保健系统中的IPC依靠卫生保健工作者的手卫生来减少患者和环境中细菌造成的交叉感染。尽管感染预防领域进步很多,目前的科学技术仅能够预防55%至75%的HAI。
为了进一步保护患者健康,我们需要新的策略和方案。IPC的未来挑战多元,我们需要继承巴斯德的精神,以创新性思维进行广泛、合作、多学科的工作。对于目前的感染预防策略而言,还需进一步强调实施和组织科学,以实现安全措施的可靠运作。IPC领域的革新也需要与信息学、工程学等领域展开更广泛的合作,有效提高电子病历系统的效率,以移除不必要的设备,减少不必要抗生素的使用。卫生保健工作者可以利用佩戴式传感器等技术监测手卫生,或能提升医疗操作水平。个人防护用品需要进一步提升其穿、脱和正确使用的便利性。除了推动卫生保健环境中灭菌、消毒和清洁技术的不断进步,我们还需要进一步研究人体微生物组,以最小化其造成的危害,最大化其保护作用。这类IPC革新需要研发新的抗菌药物以应对耐药微生物感染,以及新的疫苗以预防感染性疾病。
很多情况下,感染预防减少风险的方式是一体适用的。全球许多IPC项目则进行适应性的策略,以应对支持基础设施和资源的不足,精准的感染预防或能够为定制的IPC措施提供机会。在电子病历系统的时代,机器学习能够有效识别人口学信息,选择实验室指标、诊断、药物和生命体征,用这些信息辅助医生优先选出合适的IPC干预方式应用于发生HAI风险较高的患者。许多卫生保健场景中并没有专门的传染性疾病、抗菌药管理、微生物学和感染预防专家参与,那么虚拟感染预防平台就能够通过实时专家咨询服务,支持偏远地区和资源不足的医疗场景。卫生保健流行病学项目在社区中得到推广,已经获得了一些成功模式。继承巴斯德的革新精神和开阔视野,以同一健康方针合作努力,或将最小化抗生素的过度使用,从逼近的威胁中保护人类。复杂感染预防挑战的多级别解决方案需要巴斯德水平的聪明才智和坚忍不拔。
路易 · 巴斯德
“我认为那些含有脓液的外来物,尽管其成分并非一成不变,但都含有细菌,细菌正是形成脓液的原因。
与其努力去杀灭伤口中的微生物,不引入任何微生物难道不是更合理吗?”
路易 · 巴斯德
“我来告诉你我达成目标的秘诀,我的长处仅在于我的执着。”
所选案例体现了系统层面的创新方法,目的是减少结构性的障碍,减轻劳动力的不足
新技术和程序的发展和实施
· 中低收入配置下的实验室信息系统
创新阶段:联合开发阶段,为展示做准备,正建立所需的技术能力条件
缺乏或不充分的实验室信息管理严重影响了中低收入国家的抗菌药耐药监测。该创新方法的目标是克服基于实验室的传统监测系统,通过开发和接入开源实验室信息管理系统,实现培养和敏感性测试。
· 高收入配置下的虚拟伤口护理指令中心
创新阶段:实践并评估可行性,决定是否进一步扩大规模
澳大利亚的社区在地理上较为分散,而专业劳动力较少,导致有效的术后及居家老人的伤口护理受到挑战。这一创新方法利用数字应用方案进行伤口创面分析、决策、远程咨询和监测,使临床医生能够获取创面专家提供的服务。
推广并常规使用成熟创新成果的方法
· 医院中的感染控制的实践
用系统工程学评估阻力和促进因素
菲律宾马尼拉的护士流动性较高,因此导致从业者的组织记忆较弱,需要不断地进行训练。患者安全系统工程倡议(SEIPS)启动以评估何种技术监控及提示系统能够帮助私营医院在感染预防和控制水平下降时更好地恢复。
预防私立疗养院中患者的导管相关尿路感染
· 采用技术和社会适应性干预
这是一项在美国48个州内开展的国家项目。方案采用的技术包包括:导管移除、无菌置管、规范评估、导管护理训练和失禁护理计划,同时配套社会适应包:强调领导、患者和家庭参与,以及有效沟通。
资料来源 The Lancet
——————————
本文作者加布里埃尔·伯根(Gabriel Birgand)、拉希拉·艾哈迈德(Raheelah Ahmad)、安德烈·布勒布拉(Andre N H Bulabula)、桑杰夫·辛格(Sanjeev Singh)、冈萨洛·比尔曼(Gonzalo Bearman)、恩里克·桑切斯(Enrique Castro Sánchez)和艾利森·霍姆斯(Alison Holmes)是来自法国、英国、巴基斯坦、南非、印度以及美国的医生和科学家。