编者按:经一段时间准备,本刊从本期起推出“走近科学”这个新栏目,本期介绍的是国内最早从事人工耳蜗研究的医学科学家王正敏院士及其团队历20年时间,在人工耳蜗基础研究、研制和临床应用上取得的成就。这项新近获得2010年上海科技进步一等奖的工作对许多关心这个领域的读者或许并不陌生,媒体上也已做过很多报道,而从这项成果的本源出发,从听觉的奥秘、耳聋的原因、耳蜗的构造、人工耳蜗的原理、术后培训等多个层面细细道来,在更多的细节、过程描述中让人理解和体会一项重大科技成果的社会价值,是这篇报道的特色所在,也是我们这个栏目希望确立的风格。
对国家重点支持的科研成果在取得预期的结果后及时地向纳税人作普及介绍已是国际上通行的做法,我们国家前些年发布的《科普法》也对此有明文规定,国内一些城市也在这方面行动起来,如上海市人大近期已就此做了立法规范。本刊推出的这个栏目正是顺应了这种科研成果科普化的趋势和要求,这也是本刊今年全面改版后的一个重要调整。编辑部希望这个初创的栏目能得到科技界、政府部门的关注,更希望得到广大读者的认可和批评。
科普很重要,但真正能达到科普化的目标其实很难,这里面有自其自身的规律,我们创办这个栏目也是一种探索和实践。总之,我们将兢兢业业经营好这个栏目,在努力工作中体现我们的价值。同时,对上海市科学技术奖励管理办公室就该栏目的推出所给予的大力支持表示感谢。
王正敏院士
初夏的一天下午,记者在复旦大学附属眼耳鼻喉科医院的中心小广场等待采访王正敏院士,来来往往的人群中,一位在其母亲身边调皮玩耍的小男孩格外引人注意。尤其是,他头上环绕一周紧紧包扎的白纱布。记者走过去试着和他聊天,话说出口时才突然发现,他其实完全听不到声音――和每年大约上千名来这所医院寻求医治的患者一样。
根据中国残疾人联合会的统计,中国有听力言语障碍的残疾人高达2057万,其中7岁以下重聋聋儿约80万。重聋聋儿的人生,通常将会在黑暗的无声世界中度过。幸运的是,在随后的采访中,王正敏院士告诉记者,这些儿童其实都可以通过植入人工耳蜗,然后经过一定的术后康复治疗回到并融入有声世界。但不乐观的消息是,80万名耳聋儿童中的大多数由于家庭经济实力的不济而无法得到医治。
记者采访的王正敏院士,是整个上海乃至全国最早从事人工耳蜗研究的医学科学家。他也是中国耳科界目前唯一的科学院院士。今年,王正敏院士及他所带领的团队,在耳科领域历经二十余年的不懈努力之后,以“人工耳蜗基础研究、研制和临床应用”项目,实至名归地获得了2010年度上海市科技进步一等奖的殊荣。
听觉的奥妙
感受声音的人耳 耳朵是人类感知这个世界最主要的器官之一。它能将声音转换成神经信号传给大脑。在大脑中,这些信号再被翻译成我们可以理解的词语、音乐和其他信号。
声音由物体振动产生、以声波的形式传播。声音感受的三个主要特征――音调、响度和音色,分别对应于声波的频率、振幅及所含的泛音数和泛音间的相对强度。而声波的这些可以测度的参数,为其与其他信号之间的转化提供了基础,比如电话,就是将声音的波动首先转为电信号,然后再将电信号转为波动。总之,声波可以被模拟或者数字化。
耳朵分为外耳、中耳及内耳,三者分别起集音、传音和感音的作用。外耳收集声音、共鸣声波、引起鼓膜振动。中耳为含气的不规则小腔隙,它内含的三块听小骨可以将声音传至内耳的耳蜗部分。内耳的功能,则是将声音的振动波形式,转为动物电信号,并经由神经元传至大脑中。
耳聋的原因 耳聋,即将声音从振动波转化到神经信号的器官――外耳、中耳、内耳及大脑――一处或多处发生了损坏所致。外耳、中耳有病变,使声音传导过程发生障碍,而引起耳聋,称为传导性聋。内耳病变,不能将音波变为神经兴奋(生物信号),造成感音神经性聋。
神经及其中枢途径发生障碍不能将神经兴奋(生物信号)传入大脑、或者大脑皮质中枢病变不能认知语言,也可造成感音神经性聋。另外,如果传音和感音机构同时有病变存在,则属于混合性耳聋。
对于传导性耳聋,可以通过佩戴助听器、手术重建传声结构等办法,使得内耳可以接触并传播振动波得到治疗。而对于中枢性感音神经耳聋,则归根结底属于脑认知科学,人类距离医治自己的大脑还有遥远的路程。
目前具有挑战性但又有一定成功把握的,是针对因内耳损坏而造成的感音神经性耳聋的治疗。
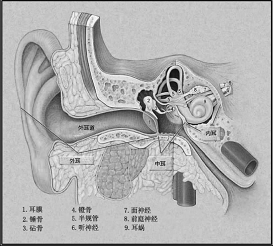
耳蜗,蜗牛状的转换器 内耳有两大重要组成部分,一是前庭迷路,二是耳蜗。前庭迷路主要起平衡身体的作用,而耳蜗则是内耳传导并感受声波的最重要构造。
耳蜗的名称源自其形状与蜗牛壳的相似性。耳蜗的英文Cochlea,在拉丁语词源中即是“蜗牛壳”的意思。耳蜗的核心部分柯蒂氏器(Organ of Corti)是听觉换能转导器官,负责将来自中耳的声音物理信号转换为相应的神经生物信号,通过神经纤维和由神经元组成的多个神经核,最后交送给大脑的中枢听觉系统。
柯蒂氏器中最关键的部位是一大群毛细胞,它们能将传入的水声的机械振动转化为生物能。正常人的听力就依赖于健全的毛细胞。位于耳蜗中轴的神经元收到毛细胞所发送信号后,加工处理,通过它们神经突联合成束的听神经传入大脑,形成我们的听觉。
实际上,这一番“加工处理”,堪称是一种丝丝入扣、牵一发而动全身的程序设计。人耳毛细胞及支配其的神经元按频率特性依次由高频到低频的顺序,从耳蜗底圈排到顶圈。所谓“频率特性”,就是指毛细胞和神经元,都只对特定频率(或一小段频率域)的振动波有灵敏感应。
换而言之,声音的“频率”高低在耳蜗神经中,被精确地对应于“位置”的上下。
由于感音的重要器官是耳蜗的毛细胞。所以解决方案也需要从毛细胞入手。一则“再生”:寻找干细胞――培育新的可发挥功能的毛细胞,不过干细胞研究在伦理界目前仍然存在争议,在医学界也只是初露端倪,尚未成功。二则“仿生”:用人工植入器替代毛细胞行使功能,也就是国外已经较为发达、王正敏院士等中国科学家一直在倾力研发的仿生器官――人工耳蜗。
人工的耳蜗
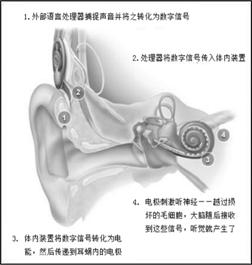
“敲门不必非用手” 对于先天性听障的幼童,大多数的毛细胞均死亡或不存在。然而多数患者的分布在耳蜗中轴的螺旋神经节细胞(即构成听神经的神经元)还有不同程度的保存。人工耳蜗的基本原理就是跳过毛细胞,直接利用植入耳蜗的电极来给予螺旋神经节细胞电刺激。如此也可以使声音讯号传至大脑皮质,让植入者有听到声音的感觉。正如敲门不必用手,用棍子也可以。
人工耳蜗的基本原理是利用体外语音处理器代替耳蜗对声音进行频率分析――最终生成对应频率的电流,并将电流按频率准确地输送到与神经元频率特性位置一致的电极上去。目前的人工耳蜗一般设置22个电极,分别代表22段频率(域),已经基本可以涵盖人类可感知声音的频率(域)。
耳蜗的首要功能是接收外耳中耳收集传播而来的声音,人工耳蜗通过体外装置――麦克风――来替代这一功能。
语音信号先由麦克风采集转换为电信号;经过特殊的数字化处理,再按照一定的策略编码,通过载在耳后的无线发射线圈传送到体内。
植入体内的接收线圈感应到信号后,经过解码芯片解码,使植入耳蜗的电极阵列产生电流,这一过程组装在体内装置中。体外装置和体内装置两者之间为皮肤相隔――而非通过外耳、中耳与内耳的结构传输,也没有贯通皮肤的导线连接。
显然,言语编码策略是人工耳蜗言语处理器的关键技术。
对于语音处理器采用的编码策略,国外开展这方面的研究已经有几十年的历史。对于多电极刺激模式的人工耳蜗,按照编码算法的不同,可以分为参数编码算法和波形编码算法两种方案。参数编码是提取声音中波幅大的共振峰,波形编码是以极短的时间间隔连续提取声能,而不考虑其波幅大小。有趣的是,不管提取声音信号的两种编码策略有怎么不同,实际所得的听觉效果差异不大,实际效果都只取决于提取的信号数量。
王正敏院士所带领的课题组在参数编码算法的基础上更多地引入小幅度信息,以最大限度地吸纳语音信号数量,除了能产生声音感受的两个主要特征音调和响度以外的诸频率和可控声强,还能包含有产生音色的某些泛音。同时还研究了基于人耳所特有的频率响应曲线的音频信号保真技术,通过自适应补尝算法,使人工耳蜗的频响曲线特性类似正常人的响应曲线,从而进一步减少失真感受。
仿生没那么容易 人工耳蜗通过植入的电极刺激听神经产生听觉,而电极植入的方式及植入的位置,对于人工耳蜗的功能发挥甚至整个手术的成败,都有着至关重要的意义。具体植入位置的选择必须保证语音的“频率码”和植入多道电极的“位置码”准确对位。其具体操作属于人工耳蜗手术中医学范畴的植入外科手术。而对于仿生器而言,更重要的则是仿生技术的优劣。
人工耳蜗植入人体的植入装置需要完成信号接收、解码、控制、可控恒流源产生、电极电流刺激等功能,通过专用集成电路ASIC(Application-Specific Integrated Circuit)芯片的方式实现上述功能可减小体积、降低功耗。然而在高可靠性ASIC芯片设计中面临许多挑战。
电流方面,由于人的耳蜗承受的刺激电流最大不超过2毫安,这就要求在电路设计上考虑最大电流保护电路。而且,多达22个的耳蜗电极的刺激电流要均衡,这对恒流源的设计提出了较高的要求。在反馈电路方面,要考虑信号采集、信号回传等电路,同时为提高系统可靠性,应尽量减少电路的复杂度、尽量降低系统功耗。
信号方面,芯片在信号传输协议方面的要求也非常高。人工耳蜗包括体内植入装置和体外言语处理器两部分,语音信号经体外数字化处理、编码后以无线方式传给体内集成电路,这就需要二者约定一个信号传输协议,协议方案的设计要综合考虑系统可靠性、误码率及影响、人工耳蜗植入体专用集成电路的功耗、人工耳蜗植入体专用集成电路的复杂度等指标,还要考虑采用的编码效率,可以提供足够高的刺激速率,以支持不同的言语编码策略。
安全方面,由于需要植入人体,对解码刺激芯片的可靠性要求很高,要求防水、防潮、防静电、防电磁干扰等,这就需要设计相关安全冗余保护电路,提高其可靠性。
新听觉、新适应
“面熟而又陌生的来客” 人工耳蜗是将声音信号转换为电信号直接刺激听神经,通过听觉传导通路将信号传送到听觉皮层产生听觉。然而,声音经过人工耳蜗处理过后的信号,毕竟不同于经过正常耳蜗处理后的信号。比如人工耳蜗对于音乐旋律的感应就比较差。
两者之间的不同,首先在于,有严重聋病的耳蜗,其神经元存活下来的数量变异很大。人工耳蜗植入后,如果电流作用对象的神经元存活数大大下降,传送入大脑听觉中枢的信号因不足而使听觉效应大打折扣。再者还因为,人工耳蜗所诱发的信号数量还不能达到正常人工耳蜗产生信号数。所以,从人工耳蜗传入大脑的信号对植入者而言是面熟而又陌生的来客。
人工耳蜗的最终结果是人听觉系统的总体反应。人工耳蜗植入数十年的历史为我们提供了这样的重要信息,人的大脑在语音认知中发生了意想不到的强大作用。
大脑皮层听中枢依靠其无可比拟复杂的生物网络将耳朵所转化来的仿生信号认知化,尽管人工耳蜗提供的信号与正常耳朵本身提供的信号不一样,大脑听觉中枢认知力会“主动”作一番变更。在长期的观察实验中,王正敏院士团队发现,耳聋者在安置人工耳蜗一段时间后,其大脑将会出现自塑性的改变。此方面的研究虽然还有待深入,但无疑这一研究将从听觉系统出发为“脑科学”的研究提供新的贡献。
“类进化”的术后培训 安装人工耳蜗虽是耳聋治疗的关键一步,患者植入手术后的听觉言语康复治疗也很重要――让自己的身体与陌生的机器进行合作毕竟不易。听觉言语康复本质上是脑听觉认知在新奇的人为环境下的“类进化”。与从猿到人漫长的进化期相比,类进化只需数年。听觉类进化只发生在幼儿,约2——4年就结束。所以人工耳蜗植入2——4岁以下的幼儿康复的疗效最佳。
听觉言语康复治疗的中心原则当是听声音学讲话,拒绝任何其他来源的暗示。换句话说,不依赖对方的说话口形和手势语。
2000年11月眼耳鼻喉科医院与国外合作,建立了大陆第一个人工耳蜗听觉口语康复中心,经康复治疗的人工耳蜗植入聋儿多数的交流,只需“动口”言谈――而不必“动手”比划。
结束语
1995年11月18日,当时的王正敏医师为一名患儿植入了进口的多导程控人工耳蜗――这是中国医师有史以来的第一次。该植入者现在业已大学毕业并且正常工作。在之前的不断摸索和之后二十余年的科学研究和手术实践中,王正敏院士所建立的多项人工耳蜗植入技术,具体如,手术入路、植入装置保持稳定技术和耳蜗脑脊液瘘修补方法等临床手术技术,均已成熟。
评审专家对于王正敏院士团队“人工耳蜗基础研究、研制和临床应用”项目的评语如是说:“课题组通过在人工耳蜗生物医学原理、编程策略、植入外科、康复评估、标准制定和推广等方面的努力,完成了我国首个拥有自主知识产权的‘多道程控人工耳蜗’原型研制并成功进行技术转让,打破了国外对这一领域技术的垄断,为中国数百万耳聋患者带来福音。”
记者所遇到的小男孩,购买安置的是一种奥地利生产的人工耳蜗(目前垄断性的三家公司分别来自澳大利亚、奥地利和美国),他母亲说这种人工耳蜗的价格是18万元,当然还有更贵的,但是他们做不起。这个来自安徽农村的家庭,给孩子做这次手术已经拼尽了能量。不管怎样,这位小男孩应该还算是不幸者中的幸运儿,毕竟他在最合适的年龄安置了人工耳蜗。中国还有大量没有经济实力医治耳聋的耳聋儿童。
2010年,王正敏院士及其团队所研发的国产人工耳蜗已经为国家卫生监督局批准生产,这是中国自己品牌的第一次获准生产。据说价格将会是国外产品的三分之一。相信它的产业化将为更多的中国耳聋患者带来可以聆听的美妙声音。
感谢王正敏院士、徐江红博士对本文撰写的支持!