正如每次科学进步一样,埃博拉疫苗成功的故事始于一个好创意和累加的一个个“小幸运”。

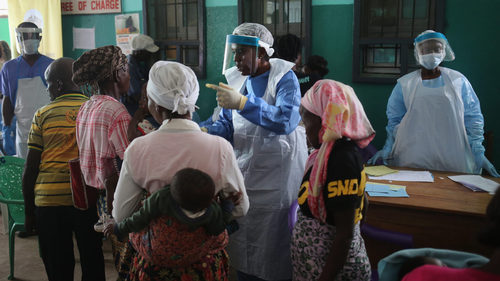
2015年,在利比里亚首都蒙罗维亚,身着防护服的健康中心工作人员在救赎医院(过去曾是埃博拉病毒控制中心)的门诊休息室与等待治疗的人交谈
2014年春天,当埃博拉(Ebola)病毒在西非暴发时,科学家加里 • 科宾格(Gary Kobinger)正在密切关注来自加拿大的消息。
科宾格,是位于温尼伯的加拿大国家微生物实验室(加拿大唯一的生物安全四级实验室,全球15个四级生物安全水平实验室之一)特殊病原体部门的负责人。他的团队在研究埃博拉病毒和其他病毒性出血热方面享有盛誉,科宾格本人曾领导开发了一种有效的埃博拉治疗方法。
其实验室一直以来就在研究埃博拉疫苗,这种疫苗在动物实验中看起来非常有效。实验室甚至已经研制出了埃博拉人类疫苗,希望能进行进一步的人体试验。但是截至2014年4月,这一工作并没有取得进展。埃博拉疫苗从未在疫情中使用过,也没有一家大型制药公司表示有兴趣开发它。
2014年,由于埃博拉病毒在几内亚迅速蔓延,但这个国家却毫无防疫经验,科宾格当即联系了世界卫生组织(WHO)希望能提供疫苗。但是,WHO拒绝了这个提议。
科宾格回忆说:“WHO认为推进疫苗研发为时过早,他被告知——几内亚缺乏批准使用实验性疫苗的基础设施。这也的确是事实。”
事实上,多年来,研究埃博拉病毒的科学家们潜心研发疫苗和药物,以对抗这些致命的杀手。但多年来,他们一直看到自己充满希望的工作撞上了现实中无法翻越的墙。首先,制药商不可能收回研发成本,而且,由于疫情只是零星暴发,几乎没有机会对实验疫苗进行严格的人体测试。
但面对越来越多的埃博拉感染者被遗弃在非洲街道上的场景,国际社会不得不进行全局考量,肆虐西非的病毒不可能一直停留在原地,这种平衡终将被打破。
科宾格的前任海因茨 • 费尔德曼(Heinz Feldmann)博士曾领导疫苗的研发工作,他指出:“正是那次疫情大暴发改变了游戏规则,提醒人们,这种外来病毒可能在局部地区乃至全球范围内对公共卫生造成真正威胁。”
到2014年,费尔德曼早已放弃了研发这种疫苗的希望,他在与其他研究者共同发表的论文中把这种疫苗称为rVSV-ZEBOV。但经过一系列难以想象的曲折,在某些偶然和非偶然因素的影响下,这款疫苗最终由默克公司成功研发,并在2019年底获得美国和欧洲监管机构的批准,已用于拯救非洲埃博拉患者的生命,它被称为Ervebo。
毫无疑问,这是一项建立在三大洲科学家多年研究心血之上的伟大壮举。这款疫苗的问世,确保了一旦在未来暴发更大规模的疫情时,卫生工作者有一个至关重要的法宝可使用。
对此,现任加拿大拉瓦尔大学传染病研究中心主任的科宾格表示:“从多个层面上分析,这款疫苗原本是无法问世的。但它就是这么一路勇往直前,千方百计地成功了。”
奇迹就是这样产生的……正如每次科学进步一样,埃博拉疫苗成功的故事始于一个好创意和累加的一个个“小幸运”。
疫苗研发
20世纪90年代初,耶鲁大学的科学家约翰 • 罗斯(John "Jack" Rose)尝试利用一种名为水泡性口炎病毒(vesicular stomatitis virus,简称VSV)的家畜病毒作为疫苗载体。虽然VSV能感染人,但不会使人患病。人类免疫系统对病毒的反应非常迅速,并且所诱导的抗体水平高得惊人。
罗斯认为,如果能够将流感或艾滋病等病毒的基因加入VSV,那么这种无害的病毒就可以教会人类免疫系统识别出潜在的有害入侵者,从而成为疫苗的有效载体。
但事与愿违,罗斯和实验室的学生花费了6年左右的时间尝试在VSV中加入其他病毒的基因,却始终没有成功。罗斯回忆,实验期间,他的一位得意门生离开了实验室,她认为这项工作永远不会成功。
然而,在1994年,罗斯听说德国的研究人员利用狂犬病病毒成功实现了这种操作。在这个成功案例的启发下,罗斯在几个月内修复了此前研究的VSV病毒。
“这为我们和其他人开辟了一个全新的VSV研究领域。”罗斯回忆说。
为了进一步观察这个方法是否奏效,罗斯的研究团队将流感病毒中的一种蛋白质添加到VSV中,并将其注射到小鼠体内。他说:“中和抗体反应很快,效果超出了设想。在单剂给药后,小鼠安然无恙。”
罗斯领衔的研究团队后来将VSV作为禽流感、麻疹、严重急性呼吸综合征(SARS)、寨卡和其他病毒实验疫苗的载体,一直有效。后来,耶鲁大学为罗斯的VSV结构申请了专利,并将其授权给惠氏制药公司。
据罗斯自己估计,他与全球至少100家实验室分享了VSV载体,其中包括一个德国马尔堡的实验室。正是在那里,1967年,实验室工作人员以及他们的接触者染上了一种后来被称为马尔堡病毒的疾病,该病毒起源于因研究需要而进口的灵长类动物(9年后,科学家又发现一种相关病毒,埃博拉病毒)。
20世纪80年代,一位名叫汉斯-迪特尔 • 克伦克(Hans-Dieter Klenk)的科学家加入马尔堡的菲利普大学,领导病毒学研究所。此前,当地研究人员尚未对马尔堡病毒或埃博拉病毒进行过研究。克伦克认为这种现象应该得到改变,并询问他当时的学生海因茨 • 费尔德曼,他是想继续研究流感,还是转而研究马尔堡病毒此类丝状病毒。“费尔德曼没考虑太久,这项研究就此展开。”克伦克回忆道。
有了罗斯的VSV载体结构,克伦克的研究小组可以将埃博拉病毒的基因片段植入VSV载体,来研究埃博拉病毒的各种基因。这种方法的优点在于,相较于直接研究埃博拉病毒,他们可以在生物安全水平更低的实验室环境下完成这项工作,这使得埃博拉病毒研究更安全、更快、研发成本也更低。
起初,VSV病毒表面的蛋白质——即糖蛋白或G蛋白,被埃博拉糖蛋白代替。后来这个小组用马尔堡病毒的G蛋白制造了一种VSV病毒。
克伦克表示,即使在那时,对于混合型VSV病毒是否可以制成埃博拉或马尔堡疫苗仍有一些争论。但他们的研究小组没有更高级别的实验室来进行动物研究,因此无法验证这一理论。
不过,在大西洋彼岸,加拿大正在建造一个新的国家微生物实验室,其中包括研究埃博拉病毒所需的生物安全四级设施。费尔德曼受聘领导那里的特殊病原体小组。1999年,费尔德曼离开德国时,他问克伦克是否可以带上VSV,以便继续他的研究工作。克莱克同意了他的请求,并表示:“由此,这就成了多年来众所周知的‘加拿大疫苗’,但事实上它植根于德国马尔堡。”
据费尔德曼回忆,他在马尔堡的时候甚至没有想过使用罗斯的VSV结构作为疫苗载体。“我们没有疫苗计划,对疫苗也没有兴趣,我们基本上将其作为研究糖蛋白的系统模型。”
然而,在费尔德曼搬到加拿大实验室之后,和他的朋友、经常合作的汤姆 • 盖斯伯特(Tom Geisbert)一起听了时任美国国立卫生研究院疫苗研究中心主任加里 • 纳贝尔(Gary Nabel)博士就埃博拉病毒发表的演讲。纳贝尔认为,这种糖蛋白是埃博拉病毒导致动物和人严重感染的重要原因。
费尔德曼和他的朋友——当时在美国陆军传染病医学研究所工作的埃博拉专家盖斯伯特——认为纳贝尔的想法是错的,他们可以用VSV载体来证明这一点。
在温尼伯的实验室,费尔德曼的研究小组用含有埃博拉糖蛋白的VSV病毒感染小鼠。如果纳贝尔的理论是正确的,那么接触这种蛋白质对小鼠而言应该是致命的。然而,小鼠安然无恙。
事后,研究小组决定让小鼠接触埃博拉病毒,看看会发生什么。实验结果表明,所有预先接触过携带糖蛋白的VSV病毒的小鼠都安然无恙,而没有接触过VSV病毒的小鼠全部死亡。
费尔德曼表示:“我想这基本上是疫苗项目的开始,尽管我们当时并没有立即将大量的工作重心放到这项研究上。”
在事后看来,这种不上心的态度着实令人震惊。但事实上,当时温尼伯研究团队面临着更为紧迫的问题。2003年,一种令人恐慌的新疾病——后被称为SARS——从中国暴发并蔓延至香港、越南、新加坡和多伦多。加拿大实验室的特殊病原体小组加入了这项研究,试图确定是什么原因导致了这种新疾病,以及研究如何控制它,因此其他工作被搁置。
在与温尼伯团队的紧密合作中,盖斯伯特同意在非人类灵长类动物中复制此前的小鼠实验。和之前的小鼠一样,预先接触过rVSV-ZEBOV的猴子在本应是致命的埃博拉挑战中幸存了下来。2005年,有关这项研究的论文发表在《自然-医学》(Nature Medicine)杂志上。目前在德克萨斯大学医学院工作的盖斯伯特对此回忆道:“这项工作打开了大门。”
由此,研究人员突然发现,装有埃博拉糖蛋白的VSV载体不仅安全,而且可以作为有效疫苗的基础。
从科学研究角度上来看,这是令人兴奋的。但在现实中,这是行不通的。据估计,疫苗的研发成本约为10亿美元。制药行业本就对于生产一种产品来预防某种疾病的研究并不感兴趣,更何况这种疾病只在贫穷国家偶尔出现。(自埃博拉病毒被发现近30年间,它造成了约1 300人死亡。)
当被问及后续进展时,费尔德曼说:“是的,这项研究成果很令人兴奋,但是带着这种兴奋能去哪里呢?去隔壁的酒吧喝杯啤酒,然后回去继续工作吗?没有人对埃博拉感兴趣。”
2008年,费尔德曼离开加拿大温尼伯的实验室,成为位于蒙大拿州汉密尔顿的美国国立卫生研究院落基山实验室病毒学项目的负责人。
2009年3月,一场突如其来的危机导致了一个至关重要的决定。
一名德国研究人员在做小鼠实验时,不慎用一根染有埃博拉病毒的针扎破了自己的手指。针扎穿了三层手套,虽然伤口没有流血,但她的皮肤被刺破了。
她被送往汉堡大学医学中心,当地医务人员立刻联系了美国和加拿大的埃博拉研究人员寻求帮助。接到电话的专家中,有一位WHO的专家,他当即判断,应该为她提供VSV疫苗。
根据此前在动物身上进行的一些试验,即使在暴露后48小时,使用这种疫苗也能提高存活率。尽管在人体内疫苗是否产生类似的效果尚不清楚,但仍值得一试。
加拿大政府同意提供疫苗——非人用疫苗,而是实验室为动物研究所生产的材料。事故发生大约48小时后,这名未公开身份的女性研究人员接种了疫苗。
第二天,她发烧了。像注射rVSV-ZEBOV这样的活病毒疫苗而引起发烧的,并不少见。这实际上是免疫系统激活的标志。但发烧也可能是埃博拉感染的第一个症状。由于无法确定面对的是哪种情况,她的医生把她转移到了一个专门搭建的生物封闭治疗室中观察。
后来这名研究人员退烧了,也没有出现感染埃博拉病毒的明显症状。无法确定是疫苗阻止了正在发展中的病毒,还是她一开始就未被感染。费尔德曼和其他研究人员认为,后者更有可能。
但重要的是,使用疫苗没有带来负面影响,这一事实将在以后更大型的紧急情况下,给那些陷入是否应使用rVSV-ZEBOV思想斗争中的人们带来安慰。
在疫苗研发过程中,资金和人才都至关重要。如果这两项宝贵的财富缺少其中一项,几乎可以肯定的是,Ervebo将永远不会面世。
温尼伯实验室得到200万美元的赠款,虽然相较于科学研究的巨大投入,这笔赠款显得杯水车薪,但却来之不易。费尔德曼和史蒂文 • 琼斯(Steven Jones)在实验室做了很多动物实验,他们多次向美国政府资助机构申请资金,却一再遭到拒绝。
事实上,整个特殊病原体项目一直是加拿大政府部门精简经费的焦点。在2000年—2014年间,每年的预算阶段,加拿大国家微生物实验室主任弗兰克 • 普卢默(Frank Plummer)都会被追问:为什么加拿大需要研究埃博拉等病原体?普卢默表示:“我一直为这项研究的必要性做解释,尽可能地争取财政资助。”
这笔赠款来自加拿大的一个国防计划,该计划主要资助那些打击生物恐怖主义工具的研究。实验室通过这笔资金生产大量用于针对Ebola Zaire病毒(这种病毒是埃博拉暴发的最常见原因)防疫的人用VSV疫苗。
他们计划通过德国制造商IDT Biologika生产疫苗。但是,首先,温尼伯实验室必须制造出可以用来大规模生产的原料,这项工作既费力又乏味;第二项宝贵财富(人才)的作用显得尤其重要。
朱迪 • 阿里蒙蒂(Judie Alimonti),她是一位谦逊的免疫学家,一直致力于这项研究。除了完成任务外,阿里蒙蒂还必须进行测试,以证明转运到IDT的材料中不含有任何污染产品的微生物。当IDT生产出疫苗后,便把小瓶疫苗运回给阿里蒙蒂,由她负责进行测试,以确保材料不含病原体。
“阿里蒙蒂做到了。我想,她全心投入了两年的时间来完成。”科宾格说。
阿里蒙蒂2017年因癌症去世,她本人非常热爱这项工作。她的前同事称她是埃博拉疫苗的无名英雄。
事实上,如果IDT尚未掌握生产更多疫苗所需的种子材料,那么在危机来临时,再开发可用材料所需的时间就太长了。而且温尼伯实验室的埃博拉疫苗,可能将因此而错失吸引一流机构的力量来进行疫苗测试的机会,进而无法获得许可。
在获得疫苗相关专利,并获得惠氏制药的许可,可以使用其平台生产埃博拉和其他病毒性出血热疫苗之后,温尼伯实验室与大大小小的制药公司进行洽谈,寻找合作开发伙伴。唯一感兴趣的是一家名为“生物保护系统公司”(BPS)的小公司,该公司是从事癌症疫苗研究的生物技术公司——NewLink的子公司。
然而,BPS公司的合作兴趣其实与埃博拉病毒,甚至传染病疫苗平台都没有什么关系。琼斯回忆说,该公司正在寻找以丰富其投资组合的目标。他说:“对这家公司来说,这是一个商业决定,这项合作将丰富他们的投资组合,使他们更容易获得资金来开展他们感兴趣的其他工作。”
最终,这笔交易以极低的价格达成了。NewLink公司同意向加拿大政府(官方拥有该专利)支付15.6万美元用于产品开发(几年后的一项修正案将使这一数额增加到大约36万美元)。加拿大政府也将从一些销售收入中获得特许权使用费,尽管事实上,这些特许权使用费从来不被抱以期望。
这家公司后来被Lumos制药公司并购,实际上它从未推动埃博拉疫苗的研发。不管出于什么目的,埃博拉疫苗的研发对这家公司而言,只不过是又一个束之高阁的科学想法而已。
西非埃博拉暴发危机
接着,西非埃博拉暴发危机。此次危机可能始于2013年底,与之前埃博拉疫情的暴发方式类似。起初,人们以为患者只是感染了疟疾或其他疾病。然后,卫生工作者也被感染。最后,确认是埃博拉。
2014年3月23日,WHO报道,几内亚东南部暴发了一场“迅速发展”的埃博拉疫情。那时,已经有49例确诊病例和29例死亡病例(超过了之前已知埃博拉疫情的近一半)。第二天,数字增加了:86例确诊,59例死亡。在那一周结束前,几内亚首都也报告了病例,这是埃博拉首次在城市扎根。到3月底,几内亚的邻国——利比里亚也开始排查疑似病例。
回到加拿大,科宾格向WHO提出的疫苗供应申请遭到拒绝。他听说,几周后,正在自行研发埃博拉疫苗的葛兰素史克(GSK)公司也向WHO申请提供疫苗,同样被拒绝了。
尽管如此,科宾格仍然看到了光明的一面:“现有(疫苗)的种子已经种下。”
科宾格向无国界医生组织(MSF)的埃博拉专家阿曼德 • 斯普雷彻(Armand Sprecher)博士提议,他知道斯普雷彻是VSV疫苗的坚定支持者。随着埃博拉病毒从几内亚蔓延到利比里亚和塞拉利昂,该组织一直在向WHO和其他机构发出警告——当地的情况正在急速恶化。在斯普雷彻的推动下,MSF开始推动使用VSV疫苗。
2014年8月8日,WHO宣布该疫情为国际关注的突发公共卫生事件。几天后,加拿大政府宣布向MSF捐赠疫苗。
这是一个值得纪念的关键时刻,但也造成了一个难题。使用疫苗安全吗?合适的剂量是多少?如何在流行病病例中进行人体试验呢?
人们普遍认为,在非洲使用未经测试的药物或疫苗是不道德的,因为非洲缺乏临床保障措施,当地人对1996年辉瑞公司使用脑膜炎药物导致11名儿童死亡等丑闻记忆犹新。然而,鉴于不断扩大的疫情危机,专家们现在正在查阅医学文献,寻找任何可用于抗击埃博拉病毒的已有药物,或实验性疫苗,无论它们正出于哪一个研发阶段。
对此,WHO召开了一次会议,以确定有效控制疫情的最佳途径。报告得出结论,鉴于埃博拉病毒带来的巨大威胁,尝试实验性疫苗和治疗是“道德上的当务之急”。但也决定,为了使用捐赠的加拿大疫苗,临床试验首先必须评估其安全性并确定合适的剂量。但很明显,NewLink公司没有从事这项工作的专业知识和能力。
玛丽 • 基尼(Marie Paule Kieny),时任WHO负责推动埃博拉等疾病药物和疫苗研发的部门负责人,她指出:“该公司从未进行过临床试验。所以当我们提出应该在非洲做临床试验时,他们很懵。”
美国国立卫生研究院(NIH)和沃尔特里德陆军研究所(WRAIR)的研究人员开始计划进行第一阶段试验,以确定疫苗的适当剂量。其他研究人员同时着手在瑞士、德国、加蓬和肯尼亚进行第一阶段试验。
WHO和其他组织——包括美国的政府机构,开始着手寻找一家更有经验的制药公司作为合作伙伴,或者从NewLink公司收购疫苗。

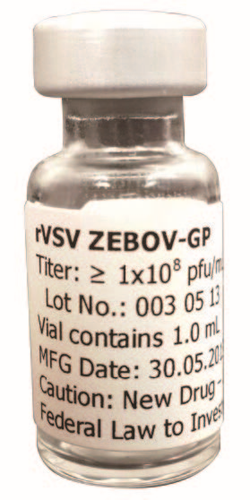
rVSV ZEBOV埃博拉疫苗
潜在的白衣骑士名单并不长。赛诺菲巴斯德是世界领先的疫苗生产企业,但它对此并不感兴趣。世界三大药企之一的诺华,当年早些时候已经将其出售给GSK。GSK正竞相测试自己的实验性埃博拉疫苗。强生子公司杨森(Janssen)也正在研发埃博拉疫苗,但远不及GSK或NewLink公司的疫苗。而默克公司在使用VSV制作疫苗方面富有经验。
默克公司开始从WHO、美国生物医学高级研究与发展局(BARDA)寻求帮助,大众开始关注默克公司是否为此付出切实努力。默克公司内部已经在讨论该如何帮助控制疫情的暴发,而这种疫苗似乎很适合。
“我们已经了解了在系统中如何规模化生产疫苗载体,并且知道如何管理整个生产过程。我们拥有大量的专利技术,这可以与已经完成的工作相辅相成。”默克公司负责战略传播、全球公共政策和人口健康的执行副总裁兼首席医疗官朱莉 • 格伯丁(Julie Gerberding)博士表示。
2014年秋天,埃博拉病毒肆虐西非。在这个焦虑不安的秋天,有关NewLink公司和默克公司之间的谈判的传言似乎没完没了。但就医药交易而言,谈判却以惊人的速度进行。
对此,时任默克公司首席科学家马克 • 范伯格(Mark Feinberg)博士评价:“从默克公司10月初决定参与初步探索性的讨论,到11月中旬的疫苗授权,这在公司内部决策中是前所未有的,因为大家意识到这有多么紧急。”
最终,默克公司同意向NewLink公司支付5 000万美元的许可费。这项交易于2014年11月24日宣布。
同月,在NIH和WRAIR的研究人员就疫苗的适当剂量达成一致时,科宾格发现了一个惊人的现象。从费尔德曼和他的团队发现从埃博拉病毒中拯救小鼠的最早迭代开始,这种疫苗就是用Ebola Zaire病毒株称之为Mayinga的糖蛋白制成的。但在这一过程中,疫苗的一个关键特征已经改变。德国承包商生产的人用疫苗中,含有来自Ebola Zaire病毒株另一种糖蛋白。
没有人曾告诉科宾格已经发生了改变。他发现,为IDT准备材料的阿里蒙蒂,按照一位主管的指导使用了不同的糖蛋白。实验室以外的人,没有人意识到在人身上试验的疫苗和此前在动物中研究的疫苗竟是如此的不同。
费尔德曼相信,这一转变不会对疫苗有效性产生影响。他表示“坦白地说,从科学的角度来看,这并不重要;但从监管的角度来看,这非常重要”。
科宾格同意他的观点。科宾格很快给美国食品药品监督管理局(FDA)发送了一封电子邮件,告知FDA他的发现。尽管科宾格也担心这会影响疫苗试验进度,但他知道这不是他的本意。“后来,我们没有得到回音。”他说,“并且第一阶段的人体试验已经开始。”
尽管如此,科宾格还是紧急将一些疫苗运往蒙大拿州,以便费尔德曼能够在灵长类动物中测试疫苗,以确保这种变化不会影响疫苗的效力。事实上,那个惊人发现也并没有造成影响。
当进行1期和2期试验的研究人员处理数据时,其他人正在计划关键的第3期试验。早期试验的目的是确定疫苗是否可以安全使用,第3期则将告诉世界它是否真的有效。
NIH已与利比里亚政府达成协议,对GSK疫苗和默克公司的VSV疫苗进行检测。美国疾控中心(CDC)的科学家将在塞拉利昂测试疫苗。
几内亚政府也渴望参与试验,但该国的卫生基础设施比邻国薄弱,这使得在该国开展研究更具挑战性。当没有其他组织挺身而出时,WHO宣布将在无国界医生组织的帮助下在那里进行试验。
该计划是使用一种称为“包围接种”的策略:感染埃博拉病毒患者的密切接触者,以及密切接触者身边的人都要接种疫苗。这么做的目的是既要保护病毒传播途径中的人,也要阻止病毒的进一步传播。
代替传统的安慰剂对照组,这种包围接种策略采取的对照方法是随机对试验者立即接种或者延迟21天接种。如果延迟接种疫苗的人群中有更多的病例,那么疫苗是有效的。这种方法与经典试验中使用的方法不同,在经典试验中,参与者随机选择接受干预或安慰剂,并且研究人员和参与者都不知道他们的组别。对疫苗支持者来说,包围接种是一种应急性的试验设计,是最可行的方法。但对此,不是每个人都会赞成。
几内亚卫生专业人员组成了进行“包围接种”试验的大部分团队。在几内亚卫生部工作的公共卫生医生阿卜杜拉赫曼 • 迪亚洛(Abdourahmane Diallo)博士是响应WHO呼吁的志愿者之一。他回忆说:“同事们对参加这项研究感到兴奋,我们唯一想做的就是评估疫苗是否有效,因为我们希望尽最大可能为找到解决方案做出贡献。”

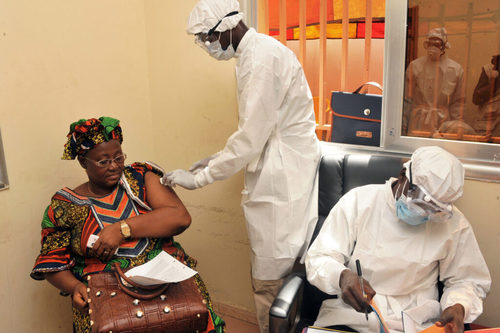
2015年3月,在几内亚进行的rVSV-EBOV疫苗临床试验期间,一名妇女在科纳克里的一家卫生中心接种疫苗
他记得,有迹象表明疫苗起作用了,其他人也认可。在接种疫苗后,那些受埃博拉感染严重的社区不再产生新增病例。“当然,这还不是证据,只是一种感觉。”WHO的基尼对此表示。
2015年6月,该试验的数据和安全监测委员会得出结论,疫苗已经起作用了。在疫苗接种后10天(免疫系统对疫苗作出反应所需的时间)起,早期接种过疫苗的人群中没有确诊病例,但延迟接种的人群中却有病例。因此,数据和安全监测委员会建议,卫生工作者应尽快为埃博拉感染者的接触者接种疫苗,而不是延迟接种疫苗。
2015年7月31日,在加拿大政府捐赠疫苗不到一年后,该项试验的结果在世界权威医学杂志《柳叶刀》(The Lancet)上发表。在不到12个月的时间里,从首期有效剂量研究到第3期疗效试验,完成了12项临床试验。“这从未发生过!”现任国际艾滋病疫苗行动组织的首席执行官范伯格惊叹道。
《柳叶刀》在一篇社论中称,这项试验是“一项非凡的科学和卫生保障成就”。该杂志的编辑写道:“这项试验的成功简直是奇迹,这不仅证明了研究团队的实力,也证明了各地区为战胜这场意图摧毁他们国家的流行病的空前投入。在这项工作之前,该国从未进行过如此大规模的临床试验。”
几内亚的这项疫苗试验——此前从未发生过的试验,是唯一得出结论的试验。在塞拉利昂和利比里亚的试验由于没有招募到足够的患者而被迫结束。
成功后的争论
尽管取得了成功,但这项研究几乎瞬间激起了强烈反响。虽然每个人都想要一种有效的埃博拉疫苗,但围绕适应性设计研究是否足以证明默克公司的疫苗达到了有效性阈值,一直存在激烈的争论,诽谤的声音从未停歇。
这项试验的研究结果和研究方法都受到了批评,直至当下仍有一些专家对此提出质疑。2017年春天,美国国家科学院发布了一份关于在疾病暴发期间开展研究的报告,这一报告对试验的方式和结果都提出了质疑。报告指出:“综合来看,我们一致认为疫苗极有可能为受试者提供 ‘实质性保护’。然而,我们仍然不确定其有效性,实际上可能相当低,甚至为零。”
尽管在试验中,疫苗被证实是100%有效的,但仍有些不足以有说服力的方面,包括登记接种人数有限,疫苗并非单次接种就能起作用。因此,默克公司不得不继续推进疫苗的研究。
这项试验是在BARDA的支持下进行的,BARDA在西非暴发期间开始资助rVSV-ZEBOV。该机构的负责人里克 • 布莱特(Rick Bright)估计,已经花费了约1.75亿美元用以支持疫苗的生产以及验证默克公司在德国的疫苗生产设施。
2014年8月,利比里亚蒙罗维亚附近的无国界医生组织埃博拉治疗中心收治埃博拉病毒疑似患者,他们在救护车抵达时躺在地上
2018年春季,当刚果民主共和国赤道省暴发埃博拉疫情时,该国同意根据“同情用药”方案使用该疫苗。在宣布疫情八天后,该国开始接种。自此以来,已有260 000多人接种了疫苗。
罗斯在谈到疫苗所起作用时说:“我真的为此感到骄傲,我们夜以继日地工作,试图让VSV起效,最后终于成功了。”
2019年11月11日,欧盟委员会批准了Ervebo,这是它首次获得监管机构的许可。12月21日,FDA在美国批准了该疫苗。
另一位埃博拉疫苗的无名英雄,是默克公司的项目负责人贝丝 • 科勒(Beth Ann Coller)。科宾格表示,科勒在得知疫苗获得批准后有些哽咽,她说“我们很激动,也很自豪”。
对于rVSV-ZEBOV这一原本不可能取得的成功,基尼的评价颇具哲学意味:“你知道,当事情变糟糕时,往往存在一连串的小问题,但其中任何一个小问题本身都不会‘致使火车脱轨’。有时候,一件事的成功也是一样的。它只是把一些离散的行动和事物结合在一起,其中某个单独的行动或事物都无法成功,但当这些行动和事物串联在一起时,就能够成功。”
资料来源 statnews.com