病毒感染是人类健康的长期挑战。流感病毒每年导致全球数百万人感染和数十万人死亡,而近年来的新型冠状病毒更是引发了全球大流行,造成了沉重的疾病负担和社会经济损失。
病毒是微小的病原体,通过感染入侵宿主细胞并进行复制繁殖,可引发一系列急性和慢性疾病。急性病毒感染常伴随发热、咳嗽、乏力等症状,严重者可引发肺炎、败血症和脑膜炎等并发症。除急性感染外,某些病毒如乙型肝炎病毒(HBV)和人类免疫缺陷病毒(HIV)能够于体内形成持续感染,导致慢性疾病。这些慢性病毒感染可引起肝病、艾滋病等,严重影响患者的生活质量和寿命。
面对病毒感染带来的种种威胁,机体的免疫系统发挥着至关重要的防御保护作用。免疫系统通过识别和消灭入侵的病毒来防止其在体内扩散和繁殖。尽管现代医学在直接抗病毒药物研发方面取得了显著进展,但保持强健的免疫力和合理调动免疫力始终是抵御病毒感染和维系健康的关键。
免疫力指什么?
“免疫力”一般指机体抵抗外来病原体、清除体内衰老和变异细胞以及修复组织损伤的能力。在面对病毒感染时,免疫力发挥着至关重要的作用(图1)。除了应对病毒感染,免疫力还具有其他重要功能。例如,免疫系统能够清除体内的衰老和变异细胞,从而预防肿瘤的发生——免疫系统通过监视和攻击异常细胞,防止其发展为癌症。免疫力的稳定与平衡对于维持机体健康至关重要:当免疫力过弱时,容易受到感染和肿瘤的侵袭;而当免疫力过强时,则可能导致自身免疫性疾病。
图1 机体凭借免疫力抵御病毒感染
免疫力的产生、保持和激发主要基于复杂精密的免疫系统,它主要由免疫器官(如淋巴结、脾脏、胸腺等)、免疫细胞(如T细胞、B细胞、巨噬细胞等)和免疫分子(如细胞因子、抗体等)等组成。
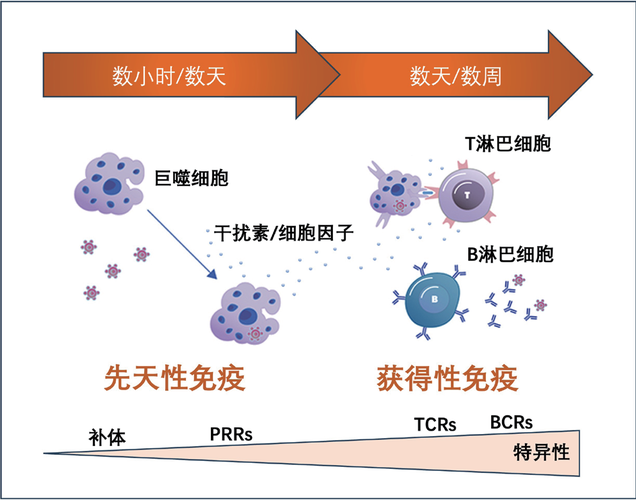
根据免疫反应的时间机制和特异程度,免疫应答被分为“先天性免疫”和“获得性免疫”两大类。先天性免疫也被称作“天然免疫”,是机体与生俱来的防御机制,包括皮肤和黏膜等物理屏障,以及吞噬细胞和自然杀伤细胞等免疫细胞在病毒入侵的早期阶段做出快速反应。然而,先天性免疫识别能力有限,只能针对一些常见的病原体模式。获得性免疫也被称作“适应性免疫”,是机体在接触病原体后逐步建立起来的特异性防御机制,并且通过免疫记忆,获得性免疫可以在再次接触同一种病原体时迅速而有效地做出反应。
面对病毒感染,免疫力如何发挥防御和清除作用
物理防御和早期识别 面对病毒感染,免疫系统依赖多层次的防线和机制来保护自身。其中,皮肤和黏膜等物理屏障构成了机体防御病毒入侵的首道防线。皮肤具有坚韧的角质层,可有效阻挡病毒等各类病原体的入侵。黏膜则覆盖在呼吸道、消化道和生殖道等开放的体腔内,它们分泌的黏液可以捕捉和阻滞入侵的病原体。呼吸道的黏膜上皮细胞具有纤毛,通过纤毛的摆动能促进病原体向外排出,从而阻止它们进入下呼吸道引发严重感染。此外,皮肤和黏膜还含有多种具有抗病毒和抗菌功能的物质,如皮脂腺产生的脂肪酸、防御素,胃酸、唾液和泪液中的溶菌酶等,构成了化学屏障。
一旦理化屏障被突破,机体细胞遇见了“入侵者”,免疫识别系统会迅速启动。模式识别受体(PRRs)是机体早期识别病毒等病原体的关键识别元件,这些感受器可以快速识别病原体特征性的相关分子模式(PAMPs),如病毒的双链RNA或特定的糖分子结构等。这些分子模式在正常机体中一般不存在或仅在病理情况下出现,因此一旦机体识别并侦测到这些分子及信号,就意味着存在潜在的危险。
先天性免疫——快而粗的响应 PRRs的激活会促使各类先天性免疫细胞迅速做出反应,释放细胞因子和趋化因子。巨噬细胞和中性粒细胞等吞噬细胞能吞噬并破坏入侵的抗原,同时释放细胞因子来引导和激活其他免疫细胞的响应。中性粒细胞、嗜酸性粒细胞等多形核白细胞及单核细胞、肥大细胞等单个核细胞能够释放炎性介质,进一步强化炎症反应。自然杀伤细胞(NK细胞)则可破坏被感染的细胞以及肿瘤细胞,同时分泌γ-干扰素等细胞因子,增强机体的整体抗病毒应答。此外,被称为“补体”的系统也是先天性免疫的重要组成部分。当病原体、抗原抗体复合物、凋亡细胞和其他危险信号被补体系统识别捕获后,补体系统的各成分可被依次激活,发生酶促连锁反应,产生一系列生物学效应,包括中和病原体、裂解病原体、杀伤病原体感染的细胞、促进病毒被吞噬清除和调节免疫等。
总的来说,在病毒感染的早期阶段,机体主要依靠先天性免疫进行应对。这类反应对机体来说具有广泛的细胞基础,成本也相对低廉,虽然特异性较差,但能够迅速消灭或控制病原体的扩散,并为后续的获得性免疫反应争取时间。
获得性免疫——高精尖反击 多数情况下,先天性免疫系统足以有效而快速地应对各类病原体感染。但在某些病原体感染尤其是病毒感染的情况下,获得性免疫系统会被激活,通过抗原递呈细胞和特异性免疫细胞进行精准的反击(图2)。这种精准性,有赖于一系列高精尖的“设施”和“特种武器”。大家熟悉的移植配型,其本质涉及每个人与生俱来自带的组织相容性复合体(MHC),其也是机体区分“自我”和“非我”以决定是该接纳还是该排异清除的特异性分子基础。此外,与天然固有的PRRs不同,通过基因的随机组合和突变,我们机体基于非常少的基因,可变幻出巨量的T细胞受体(TCR)和B细胞受体(BCR),用于特异性精准识别各类抗原成分。
图2 抗病毒免疫应答
T细胞和B细胞是获得性免疫的主要执行者,可识别和攻击受感染的细胞和病原体成分。T细胞作为主力“特种”武器,由于其激活后杀伤威力巨大,通过简易的PRRs识别无法将其轻易激活,而是需要由专门的细胞将危险信息经整理上报,这一过程被称为“抗原递呈”。专职的抗原递呈细胞包括激活的树突状细胞、巨噬细胞等,它们可以吞噬病原,将其蛋白片段通过MHC-II类分子递呈给辅助性T细胞。对于胞内存在病毒复制的细胞,细胞会通过MHC-I类分子在其表面发布告示,杀伤性T细胞一旦“看见”认定细胞内部存在感染,则会对其展开杀伤程序。B细胞在受到特定抗原的刺激及在T细胞辅助下,会分化为“浆细胞”,生成大量特异性抗体。抗体不仅可直接结合或中和游离于细胞外的病原体,还具有促进吞噬和调理其他免疫细胞等免疫调节作用。
需指出的是,在获得性免疫应答启动中,先天性免疫发挥着重要作用,其快速收集并整合前线感染的一手信息,并将这些信息呈递给获得性免疫系统。在该过程中,各类细胞因子发挥“警报”“宣传”“动员”等作用。细胞因子是免疫细胞和非免疫细胞合成和分泌的多肽类因子的总称,包括白细胞介素、干扰素、趋化因子、集落刺激因子和肿瘤坏死因子等。其中,抗病毒免疫反应中一大核心细胞因子是干扰素。根据所结合受体的不同,干扰素家族可被分为I、II和III型,其中:I型干扰素主要包括α-和β-干扰素,在早期控制病毒复制增殖和促进MHC-Ⅰ类分子表达等方面具有重要作用;II型干扰素(γ-干扰素)则在激活巨噬细胞和免疫调节上有重要作用。
总的来说,获得性免疫应答需要更多时间准备,但可以精准反击,以特异性清除细胞内以及细胞外的异源物体。
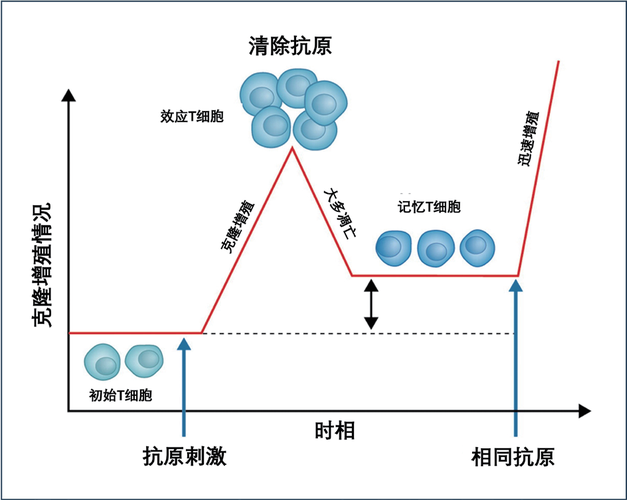
结局 在完成清除感染的任务后,免疫系统会“清理战场”,大部分在抗病原战争期间应急产生的效应细胞,如T细胞和B细胞,会进入凋亡过程。精妙的是,少数具有特异性记忆的T细胞和B细胞将被保留下来,作为记忆细胞,这些细胞能在机体中存活数月、数年甚至几十年,并在机体再次面对相同抗原时迅速启动免疫反应,为机体提供高效特异和长期的免疫保护(图3)。此外,免疫系统会调节炎症反应、抑制过度免疫活性以及维持免疫耐受,尽力恢复平衡状态,以防止自身免疫病和过度炎症反应。这种精细的调控机制确保了免疫系统在有效清除病原体后,不会对自身组织造成过度损伤,从而维持机体的健康和稳定。
图3 T细胞应答的动态过程
然而,当免疫系统激活但未能有效清除病毒时,可能会出现一些不良结局。例如,在流感和新冠病毒感染中,免疫系统可能会触发过度的炎症反应(如细胞因子风暴),导致严重的组织损伤和器官衰竭,甚至致死。某些病毒能够通过快速变异或其他机制逃避免疫监视,不断增殖、持续复制或潜伏感染。这不仅使得病毒难以清除,还可能导致长期的免疫耗竭及恶性疾病。在慢性乙型肝炎中,病毒无法被彻底清除,持续的免疫反应导致肝脏慢性炎症和损伤,最终可能发展为肝硬化及肝癌。
如何评估、保持和调动自身免疫力
评估 我们可通过定期体检或一些特定指标的检查来了解基础健康水平、判断免疫力是否正常及感染状况。血常规、血生化等检查,可以提供有关免疫细胞数量和功能的信息(如白细胞计数、淋巴细胞亚群),以及反映肝脏功能和肾脏功能等。白细胞计数是评估免疫系统活跃性的指标,因为其在抵抗感染时扮演关键角色。病毒感染和细菌感染在白细胞计数等指标上存在明显差异。细菌感染时,白细胞总数显著升高,中性粒细胞比例增加。病毒感染时,通常淋巴细胞增加,而中性粒细胞一般正常或减少。此外,C反应蛋白(CRP)在细菌感染中显著升高,而在病毒感染中通常轻度升高。通过综合分析这些实验室指标和临床症状,医生可用以区分判断病毒感染和细菌感染,从而制定有效的治疗方案。
除专业检查外,在日常生活中观察自身的细节也可在一定程度上评估免疫力。如果容易感冒、伤口愈合慢或经常感到疲劳,可能表明免疫系统存在问题。另外,疫苗接种史和感染史也是评估免疫力的重要参考。规范接种疫苗可预防多种传染病,提高机体对特定病原体的抵抗力。而了解自身过去的感染史,特别是对某些疾病的易感性,也能帮助评估判断特定方面的免疫力。
保持 在日常生活中,通过健康饮食、规律运动和充足睡眠,可有效强健免疫力。摄入富含维生素(如维生素C、维生素D)和矿物质(如锌、铁)的食物,有助于维持免疫系统的正常功能。适量的有氧运动和力量训练不仅可以增强体质,提高心肺功能,有研究表明还可促进免疫细胞的生成和活动。睡眠是免疫功能恢复和维持的重要因素,缺乏睡眠会影响免疫系统的正常运作,使其难以有效抵抗病原体的侵袭。此外,通过接种疫苗,可以预防相应疾病的发生或减轻疾病的严重程度。老年人、婴幼儿以及一些免疫功能受损者(如HIV感染者)的免疫力一般相对较弱,需更多的关注,尤其在某些病毒感染的流行期。
调动 为治疗病毒感染,人类已研发了不少抗病毒药物,如抗流感病毒的药物,这些药物可用来控制病毒复制感染,以减轻病症及加速康复。然而,大部分病毒感染仍无特效药物,主要依赖自身免疫来控制清除。近年来,免疫治疗被广泛认知,其原理是通过增强、调节或者恢复机体自身的免疫反应来达到治疗疾病的目的。单克隆抗体、重组细胞因子、免疫检查点抑制剂等可应用于治疗包括感染性疾病、肿瘤和自身免疫病等多种疾病。以干扰素为例,其作为一种细胞因子,被广泛用于治疗慢性乙型肝炎和其他一些非病毒性疾病,如毛细胞白血病、肿瘤和多发性硬化症等。干扰素治疗可帮助乙肝患者抑制病毒复制,调节肝脏炎症,降低肝硬化和肝癌风险,但仍存在应答率低和副反应等问题,有待进一步提升和优化。随着生物技术的创新进步,各类基因治疗(如CRISPR技术)和细胞治疗(如CAR-T、TCR-T)手段在免疫治疗领域也展现出巨大潜力。这些技术的应用旨在主动调节和调用我们自身的免疫力,以预防和治疗某些难治性疾病。
免疫力是我们内在的一股强大的力量,能帮助机体保持健康和应对相关疾病风险及挑战,包括在面对各类病毒感染时的挑战。我们需悉心维护和保养好这些“基础设施”,同时也可通过科学合理地调动各类免疫“武器”来更好提升其作用,而这也有待更多原创性探索和研究试验。
——————
本文作者冯忆秋是复旦大学上海医学院病原生物学系博士研究生;陈捷亮是复旦大学上海医学院教授,博士生导师,病原生物学系副主任